Реферат: Дегенеративно-дистрофические поражения позвоночника. Грыжи дисков. Диско-радикулярный конфликт. Хирургическое лечение
Текст работы
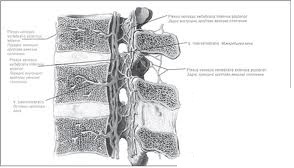
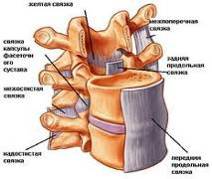
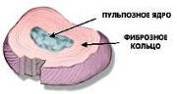
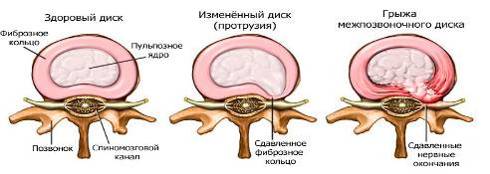
На межпозвонковые диски приходится не менее трети осевой нагрузки на позвоночник. Центральная часть диска состоит из эластичного вещества и называется студенистым ядром (nucleus pulposus). С возрастом и после травм студенистое ядро постепенно замещается фиброзной тканью и теряет свою эластичность. Студенистое ядро окружено фиброзным кольцом, которое истончается сзади, а сверху и снизу покрыто хрящевыми пластинками. Боль при дегенерации диска может быть обусловлена двумя механизмами:1) выпячиванием или выпадением студенистого ядра в заднем направлении;
2) уменьшением высоты диска, в результате чего компенсаторно образуются костные разрастания (остеофиты) на краях тел смежных позвонков.
Чаще всего подвергаются дегенерации межпозвонковые диски в поясничном отделе, потому что именно этот отдел позвоночника является самым подвижным, а толщина задней продольной связки минимальна на уровне LII-LV.
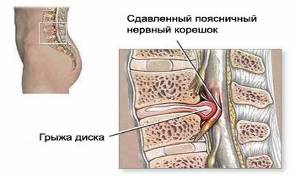
Дегенеративные изменения и ослабление фиброзного кольца и задней продольной связки приводят к смещению студенистого ядра в заднем направлении, т. е. в позвоночный канал. Выделяют такие формы грыжи диска, как выбухание, выпячивание и выпадение диска. Как правило, клиническая симптоматика развивается в результате форсированного сгибания. В подавляющем большинстве случаев (90%) грыжи диска локализуются на уровне LV-S1 (85%), LIV-LV и LIII-LIV. Чаще всего возникает заднелатеральная грыжа диска, которая приводит к сдавлению корешков спинномозговых нервов, что вызывает боль в пояснице, иррадиирующую в соответствующий дерматом (радикулопатия). Иногда для обозначения этого болевого синдрома используют термин "ишиас", потому что при сдавлении корешков нижних поясничных спинномозговых нервов боль распространяется вдоль седалищного нерва. Если вещество диска выходит за пределы фиброзного кольца и задней продольной связки, то его свободные фрагменты (секвестры) вклиниваются в позвоночный канал или в межпозвонковое отверстие. Кроме того, боль может быть обусловлена высвобождением гликопротеидов из дегенерированных дисков. Реже диск или секвестр смещаются в заднемедиальном направлении, что вызывает сдавление конского хвоста в дуральном мешке, проявляющееся болью с обеих сторон, задержкой мочи, а иногда и недержанием кала.
Как правило, боль возникает при поднятии тяжестей. К провоцирующим факторам, которые обостряют боль, относятся наклоны, поднятие тяжестей, длительное пребывание в положении сидя, повышенное внутрибрюшное давление (например, при чихании, кашле, натуживании). Обычно боли ослабевают в положении лежа. Онемение и мышечная слабость свидетельствуют о радикулопатии (табл. 1). Выпячивание диска через заднюю продольную связку может вызывать боль в пояснице, иррадиирующую в тазобедренный сустав и ягодицу. Симптомы натяжения позволяют выявить сдавление нервного корешка. Например, подъем выпрямленной ноги на стороне поражения вызывает в таких случаях боль. Для оценки динамики необходимо отметить угол сгибания в тазобедренном суставе, при достижении которого возникла боль. Тыльное сгибание стопы приводит к дополнительному натяжению ветвей пояснично-крестцового сплетения и усиливает боль. Боль при подъеме ноги на непораженной стороне является даже более достоверным симптомом сдавления нерва.
Рентгенографию поясничного отдела позвоночника проводят в переднезадней, боковой и косой проекции. У пожилых пациентов показана изотопная сцинтиграфия костей для исключения злокачественной опухоли. Хотя наиболее чувствительной методикой для диагностики грыжи диска является MPT, костные структуры лучше визуализируются с помощью KT. Рентгенологические данные необходимо соотносить с клинической картиной, потому что изменения при KT u MPT выявляются у 30-40% здоровых людей, не имеющих симптомов грыжи диска. Компьютерная томография с применением миелографии – наиболее чувствительная методика для выявления сдавления нерва.
Таблица 1. Радикулопатии позвонкового диска
| Локализация грыжи диска | |||
| LIII-LIV(нерв L4) | LIV-LV (нерв L5) | LV-SI (нерв S1) | |
| Иррадиация боли | Переднелатеральная поверхность бедра, переднемедиальная поверхность голени до голеностопного сустава | Латеральная поверхность бедра, переднелатеральная поверхность голени, медиальная поверхность тыла стопы, особенно между первым и вторым пальцами | Ягодица, задняя поверхность бедра, заднелатеральная поверхность голени, латеральная поверхность тыла и подошвы стопы, особенно между 4 и 5 пальцами |
| Мышечные нарушения | Затруднены движе-ния четырехглавой мышцы бедра | Затруднено тыльное сгибание стопы | Затруднено подошвенное сгибание стопы |
| Ослабленный рефлекс | Коленный | Нет | Голеностопный |
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ МЕЖПОЗВОНОЧНОЙ ГРЫЖИ
Среди основных причин возникновения грыжи межпозвоночного диска можно отметить три:
возрастные изменения со стороны диска
чрезмерную механическую нагрузку на диск травмы позвоночника
Несмотря на анатомическую свою прочность, в межпозвоночном диске имеется два слабых места:
В межпозвоночном диске отсутствуют кровеносные сосуды. Питание диска осуществляется за счет диффузии жидкости (осмотического фактора) из тела смежных к диску позвонков и через окружающие тело позвонка и диска ткани. При этом питательные вещества более активно поступают в диск именно в момент, когда в нем происходят колебания давления (то есть движения в позвоночнике). При этом надо учесть, что амплитудные (на грани предела возможности) движения в рабочем режиме или режиме упражнений, приводят к разрушению дисковых структур, а не его полноценному питанию.
Обычный образ жизни человека не обеспечивает необходимой двигательной нагрузки на позвоночник. Статические нагрузки преобладают над динамическими. Дефицит движений (гиподинамия) ведет к ухудшению питания межпозвоночных дисков и, как следствие, к снижению количества воды в ядре в первую очередь и снижению его характеристик эластичности и прочности ("высыханию"). Как финальный итог перегрузок – разрыв фиброзного кольца диска.
Факторы риска возникновения грыжи межпозвоночного диска:
Те, которые можно избежать и те, которых избежать невозможно.
Нельзя избежать:
Естественного процесса старения. По мере старения и изнашивания межпозвоночных дисков, они легче подвергаются травме.
Женский пол. Отмечено, что у женщин грыжа межпозвоночного диска встречается чаще.
Непредвиденные травмы позвоночника, оперативные вмешательства по другому поводу.
Можно избежать – с помощью изменения образа жизни или медикаментозного (аллопатического, гомеопатического и хондропротекторного) лечения:
Работа или другая физическая активность, которая повышает риск возникновения грыжи диска, например длительное сидение, частое поднятие тяжестей, частые сгибания позвоночника, вообще тяжелые физические нагрузки, однообразные повторные движения или вибрации.
Отсутствие правильных и регулярных физических упражнений, которые способствуют сохранению эластичности и укреплению связок позвоночника, способствуют хорошему естественному питанию межпозвоночных дисков.
Упорных занятий упражнениями или спортом после длительного отсутствия физической нагрузки.
Ожирение и избыточный вес. Мало того, что это мешает физически заниматься упражнениями, но и значительно увеличивает нагрузку на межпозвоночные диски по вертикальной оси позвоночника.
ФАЗЫ ОБРАЗОВАНИЯ ГРЫЖИ
Первая фаза – пролабирование диска. Характеризуется недостаточным восполнением воды в диске и по этому в диске снижается давление и он становится более мягким, податливым. Воды мало, а ткани диска сохранены в прежнем объеме. Осевая нагрузка напротив – остается прежней и даже увеличивается с возрастом (жирки про запас и все прочее). В первой фазе стенка диска сначала выпячивается как блин за пределы края тела позвонка, но еще только чуть-чуть и обратимо.
Из симптомов пока только усталость и утомляемость от физической нагрузки. Затем, перегруженное работой амортизатора ядро постепенно пробивает себе путь в начинающих расслаиваться кольцах фиброзного кольца. Как пословица говорит "камень вода точит" и "там где слабо, там и рвется". Вот именно! Найдя "слабое звено" в обороне кольца, ядро начинает движение, как отбойный молоток. Обычно на этом этапе кто-нибудь советует активно заняться спортом и восстановить спину. Мощность молотка увеличивается. И кроме рабочей нагрузки диск испытывает и спортивную. В итоге, на процентов 70-80 кольцо уже расслоилось и ядро диска вклинилось в периметр в каком-то месте.

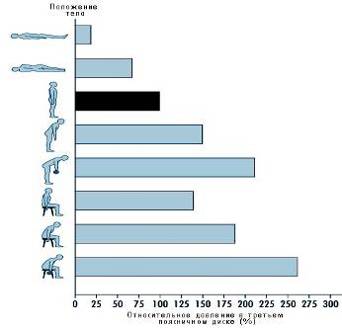
Возникает вторая фаза и, возможно, первые достаточно яркие клинические жалобы – протрузия или она же грыжа диска. Последние хрящевые кольца держатся изо всех сил, но приговор человека неумолим. И нагрузка продолжается. Для информированности – внутридисковое давление в норме в положении лежа без нагрузки достигает 2.5 атмосферы. При нагрузке и особенно при поднятии и перемещении тяжести в руках эта цифра растет в геометрической прогрессии. (смотри рисунок). Если последние рубежи сдаются и в какой-то момент происходит окончательный разрыв кольца диска, что обычно происходит при большом напряжении мышц и в работе, происходит своеобразный "плевок" ядром диска через образовавшуюся брешь в ткани хрящевого кольца.
Если давление в диске при этом было не максимальным, а задняя продольная связка, ограничивающая диск от спинного мозга и его оболочек – толстая и прочная, то грыжа просто значительно увеличивается. А боль становится нестерпимой. Если давление максимально возможное, а связка слабая, то самый опасный вариант – разрыв связки прорвавшимся ядром и возможное нанесение травмы спинному мозгу и так называемому "конскому хвосту" (совокупности нервных проводящих волокон, где уже нет спинного мозга), с развитием тяжелого осложнения: синдрома "конского хвоста".
Этот третий этап носит название экструзии диска.
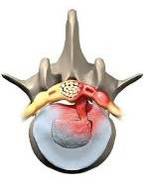
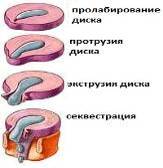
В дальнейшем, если часть выпавшего ядра с течением времени отделяется в виде капли от основной части выпавшей грыжи, то этот процесс носит название секвестрация – четвертая фаза.
Под действием выпавшего фрагмента межпозвоночного диска происходит:
«отслойка» межпозвоночных связок,
сдавление спинномозговых нервов,
извращение подвижности позвоночно-двигательного сегмента,
наступает воспаление и отек окружающих тканей.
Классификация грыж по размерам в разных отделах:
В шейном в поясничном
| до 2 мм. | до 4 мм. | маленькая |
| 2-4 мм. | 4-7 мм. | средняя |
| 4-6 мм. | 7-9 мм. | большая |
| больше 8 мм. | 9 мм. и больше | огромная |
Этими разрушительными морфологическими изменениями и обусловлена сильная боль и вынужденная поза больных, страдающих межпозвоночной грыжей. При крупных размерах межпозвоночной грыжи происходит сдавление кровеносных сосудов, что препятствует оттоку крови и вызывает таким образом отечность окружающих тканей и значительно ухудшает клиническую картину. Если происходит сдавление содержимого спинномозгового канала (стеноз), то это может привести к параличу нижней половины тела, нарушению функции мочевого пузыря и кишечника, как описано выше. Вопрос о разрешении такого сценария может быть неутешительным и быть в пользу оперативного вмешательства.
На рисунке представлена этапность прогрессирования деструктивных процессов в межпозвоночном диске.
ГРЫЖА МЕЖПОЗВОНОЧНОГО ДИСКА ШЕЙНОГО ОТДЕЛА
Как известно, грыжа межпозвоночного диска может возникнуть не только в поясничном отделе позвоночника, но и в шейном. Обычно она встречается у людей в возрасте 30-50 лет. Причиной грыжи межпозвоночного диска в шейном отделе чаще всего является травма позвоночника в прошлом.
Среди основных проявлений грыжи диска в шейном отделе позвоночника – боль в руке. Кроме болей могут быть также и ощущения покалывания, онемения пальцев рук, а также слабость мышц руки.
Причиной таких проявлений грыжи межпозвоночного диска в шейном отделе является сдавление нервных корешков, которые отходят в этой области спинного мозга и участвуют в формировании плечевого сплетения. В зависимости от уровня сдавления нервных корешков будет и соответствующая симптоматика.
Поражения корешков С4 – С5: слабость в дельтовидной мышце (она располагается сверху на плечевом суставе). Это поражение обычно не сопровождается онемением или чувством покалывания. При этом может отмечаться боль в плече.
Поражения корешков С5 – С6 (самое часто встречаемое поражение в шейном отделе): слабость в области бицепса и мышце разгибателе кисти. Боль и онемение, а также чувство покалывания могут отдавать в большой палец руки.
Поражение корешков С6 – С7: слабость в трицепсе и мышце разгибателе пальцев. Чувство онемения и покалывания могут отдавать вниз до среднего пальца руки.
Поражение корешков С7 – Т1: проявляется слабостью в кисти. Онемение и покалывания может отдавать в руку до мизинца.
Стоит отметить тот факт, что в области шейных позвонков межпозвоночные диски не такие большие. Однако, пространство вокруг нервных корешков также небольшое, поэтому даже маленькая грыжа межпозвоночного диска может вызывать значительные боли в руке.
Обычно при грыжах дисков в шейном отделе позвоночника чаще всего применяется консервативная терапия. Цель этой терапии направлена на устранение боли и слабости мышц руки и предотвращение дальнейшего разрушения дисковых структур.
Диско-радикулярный конфликт
В основе диско-радикулярного конфликта (ДРК) при пояснично-крестцовом радикулите (ПКР) лежат прогрессирующие дегенеративно-дистрофические изменения в позвоночном столбе. Ведущими клиническими проявлениями данной патологии являются стойкий, рецидивирующий болевой синдром, ограничение подвижности в поясничном отделе позвоночника, снижение обшей двигательной активности, нарушение чувствительности, а также снижение мышечной силы. К общепринятым методам лечения ДРК относят медикаментозную терапию, физиотерапевтическое воздействие, эпидуральные блокады и, в ряде случаев, хирургическое лечение. Однако, комплекс консервативных лечебных мероприятий и микрохирургическая декомпрессия не всегда дают стойкий лечебный эффект и восстановление"трудоспособности. Авторы отмечают невысокую эффективность консервативного лечения и частые рецидивы болевого синдрома после микрохирургической декомпрессии поясничных корешков, которая достигает 5-20%. Распространение заболевания среди лиц трудоспособного возраста, длительность лечения и высокий процент инвалидизации определяют социально-экономическую значимость проблемы и стимулируют поиск новых, патогенетически обоснованных методов лечения.
ДИАГНОСТИКА ГРЫЖИ МЕЖПОЗВОНОЧНОГО ДИСКА
Прежде всего, заключается в проведении опроса и детального осмотра больного врачом, в котором он выясняет возможные причины и факторы риска возникновения грыжи, а так же выясняет наличие косвенных симптомов наличия грыжи диска. Наличие симптомов Ласега и Нери (усиление боли в спине при приведении подбородка к груди или при поднятии выпрямленной ноги у пациента, лежащего на спине), косвенно подтверждают диагноз. Для уточнения предварительного диагноза используют различные методы инструментальной диагностики пациента.
Диагностика протрузий и их дифференциальная клиническая диагностика сложна, потому что при этой патологии отмечаются боли не только в спине, но и так называемые отраженные боли, симулирующие различные болезни внутренних органов (сердца, легких, желудочно-кишечного тракта, мочевыделительной системы). Не редко наблюдаются случаи, когда пациенты годами ходят по врачам, проходят многочисленные обследования, курсы лечения, не приносящие им облегчения, и не подозревают, что основная причина их страданий кроется в патологии позвоночника.
УЗИ для диагностики межпозвонковых грыж применяется редко, так как получить высокое качество изображения позвоночных структур из-за их высокой плотности невозможно.
Для исключения травматического поражения позвоночника используют рентгенографию, позволяющую оценить изменения преимущественно костной ткани позвоночника. Рентгенограмма так же помогает в диагностике пороков развития и оценке степени сопутствующего артроза. Возможны другие причины болей в спине и ноге. К примеру спондилолистез. Рентгенограмма и в этом случае позволит достоверно это определить.
Еще одним методом лучевой диагностики заболеваний позвоночника является компьютерная томография, но так как с ее помощью невозможно получить четкое изображение мягких тканей, диска в том числе, то обычно ее сочетают с миелографией (рентгенография позвоночника с ведением контраста в спинномозговой канал). Но эта методика исследования постепенно уходит в прошлое из за большой лучевой нагрузки на пациента и инвазивности.
Более достоверные информационные и полные диагностические данные (при практически полной безопасности процедуры) дает магниторезонансная томография (МРТ). Она позволяет не только диагностировать наличие межпозвоночной грыжи, но и определить ее размер, направление, тенденцию к прогрессированию, наличие признаков воспаления и сопутствующую патологию. Дает возможность наиболее полно составить картину страдания и назначить обоснованное лечение.
Для установления нарушений нервной иннервации мышц используют нейрофизиологические методы исследования, например электромиографию.
Сами по себе трещины в межпозвоночном диске не заживают, но боли со временем утихают. Почти половина больных с грыжей межпозвоночного диска в поясничном отделе выздоравливают в течение 1 месяца при адекватной терапии, остальные – в течение одного-двух лет. И через лет 5-7 о ней только вспоминают. Организм сам адаптируется и приспосабливается к новым анатомическим условиям. Жаль только, что без грамотной врачебной помощи этот процесс происходит не всегда быстро и эффективно.
Как я часто говорю пациентам, 80% жителей земного шара ходит с грыжами позвоночника и только 30% узнают о них, испытывая дискомфорт и боли в спине, выполнив МРТ исследование. Иногда, даже при большой грыже в поясничном отделе позвоночника, пациент может не испытывать значимых болей в силу анатомически широкого спинномозгового канала.
В "идеальном" случае выпавшее ядро диска постепенно лизируется (рассасывается) и уменьшается в объеме. По срокам это приблизительно 5-7 лет. Это процесс называется резорбцией. Примерно у трети больных с грыжей диска, этот процесс занимает около 1 года.
Однако, грыжа диска может иметь и более длительные проявления во времени. Периоды боли сменяются периодами ее стихания, но они бывают не так часты. Ввиду хронического раздражения нерва грыжей диска боль может стать постоянной, хронической и рецидивирующей. В области иннервации могут проявляться трофические нарушения. При длительном сдавлении спинномозгового корешка возникает потеря чувствительности, онемение, мышечная слабость в той или иной конечности.
При длительной боли, которая сопровождается бессонницей, депрессией и беспокойством наблюдается синдром "хронической боли.
ЛЕЧЕНИЕ ГРЫЖИ МЕЖПОЗВОНОЧНОГО ДИСКА
Целью лечения при грыже межпозвоночного диска является:
Устранение симптомов боли,
Прекращение воспалительного процесса и снятие отечности,
Устранение слабости и онемения в конечности, которые вызваны сдавлением грыжей корешков или спинномозговых нервов,
Возвращение пациента к нормальной работе и физической активности,
Профилактика повторной травмы позвоночника и снижение риска возникновения межпозвоночной грыжи в других сегментах позвоночника.
Так как воспаление в результате терапии постепенно стихает, примерно у половины больных боли уходят в течение 1 месяца. У остальных же проявления грыжи стихают в течение трех – шести месяцев. Лишь в 10% случаев больным с грыжей межпозвоночного диска требуется оперативное лечение. Часто бывает и так, что содержимое грыжи просто рассасывается и процесс затихает сам по себе. По этой причине, прежде чем приступать к хирургическому лечению рекомендуется целый комплекс консервативного лечения и не спешить "под нож", если нет показаний к срочному вмешательству хирурга.
Хирургические методы лечения
Хирургические методы лечения грыжи межпозвоночного диска обычно показаны у 10% больных с этим заболеванием. Операция при этом – неизбежный метод лечения у больных с тяжелым поражением нервов, состояние которых неуклонно ухудшается. Проявлением этого может быть невыносимый болевой синдром, который невозможно медикаментозно снять в течение 4-8 недель. Выраженное онемение или слабостью в конечностях с нарушением двигательной функции и нарушением функции тазовых органов, а также в тех случаях, когда есть угроза спаечного процесса.
Наиболее частым и довольно эффективным методом оперативного лечения грыжи диска является дискэктомия – операция удаления межпозвоночного диска. Дискэктомия – это не простая операция, поэтому показана она только тогда, когда грыжа вызывает боль в ноге и нарушение ее функции, либо другие серьезные симптомы. Обычная боль в спине не является показанием к удалению диска.
Операция – не всегда самый надежный метод лечения грыжи диска. Как уже отмечено, она требуется не всем больным, а лишь 10% из них. При этом операция не означает то, что в будущем у Вас больше не возникнет грыжа другого межпозвоночного диска или не повторится в прооперированном.
ВЫБОР МЕТОДА ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГРЫЖИ МЕЖПОЗВОНОЧНОГО ДИСКА
От чего зависит выбор метода хирургического вмешательства при грыже диска
Хирургическое лечение грыжи межпозвоночного диска показано только определенным категориям больных. Выбор того или иного метода операции должен учитывать результаты инструментальных исследований и физикального осмотра, а также эффективность консервативной терапии. Кроме того, врач должен учитывать Ваш возраст, общее состояние, тяжесть симптомов и их влияние на Вашу повседневную жизнь.
Например, операция может быть выбрана в том случае, если Вам нужно «быстрое выздоровление», и у Вас нет времени ждать, пока под действием консервативного лечения грыжа диска пройдет сама. Но в этом случае опять нет гарантии ее появления через год в том же месте. Грыжу удалили, а причину – оставили...
Хирургическое лечение не показано и не является эффективным в том случае, если нет серьезной симптоматики, описанной выше, а просто беспокоит боль в спине и это единственный (если даже сильно выраженный) симптом. У боли в спине может быть множество причин. И надо детально разобраться перед тем, как оперировать. Операция – это всегда серьезная травма. И лучшая операция та, которая не сделана.
Виды операций
Дискэктомия – хирургическое удаление грыжи межпозвоночного диска, которая сдавливает нервные корешки или спинной мозг. Дискэктомия может быть наиболее эффективным методом лечения у больных, которые прошли курс консервативной терапии, но без эффекта.
Микродискэктомия – рассматривается как "золотой стандарт" в мировой практике при грыжах диска со сдавлением корешков и спинного мозга. Это нейрохирургическая операция, направленная на прекращение сдавливания нервного корешка грыжей диска. Микродискэктомия относится к малоинвазивным операциям. Для её выполнения используется операционный микроскоп и микрохирургические инструменты. Задачей микродискэктомии является удаление грыжи диска, расположенной в позвоночном канале, через миниатюрный разрез практически без повреждения костных структур. После микродискэктомии восстановительный период занимает всего несколько дней, а болевой синдром после операции минимально выражен.
Ламинэктомия – оперативное вмешательство, которое проводится с целью облегчить сдавление спинного мозга или корешков, вызванное возрастными изменениями. При этой операции удаляется дужка позвонка, которая выполняет защитную функцию. Кроме того, при ламинэктомии удаляется ткань, ведущая к сужению спинномозгового канала.
Поясничная ламинэктомия – (также известная, как открытая декомпрессия) обычно проводится с целью облегчить боль, вызванную сдавлением нервного корешка при стенозе поясничного отдела позвоночника.
Перкутанная дискэктомия – этот вид операции применяется при выпячивании диска или при разрыве диска в полость спинномозгового канала. При этом операция проводится с помощью специального инструмента, который вводится через небольшой разрез. Через него и удаляется иссеченная ткань диска, что ограничивает ее размер. Перкутанная дискэктомия считается менее эффективной, чем открытая дискэктомия.
Лазерная нуклеотомия – С появлением высокоэнергетических лазерных аппаратов, передающих лазерную энергию по тонким светопроводящим волокнам, хирургическое лечение протрузий и грыж межпозвонковых дисков стало удобно проводить методами чрезкожной лазерной дискэктомии. Согласно этому методу, тонкий световод через пункционную иглу вводится в диск. В дальнейшем по этому волокну распространяется достаточно мощное лазерное излучение. В результате физических эффектов, возникающих при взаимодействии излучения с тканью, в диске формируется полость.
Внутридисковая электротермальная терапия – Под контролем рентгеноскопии (т.н. флюроскопия), которая проводится в реальном времени, врач вводит в пораженный межпозвоночный диск, полую иглу, в просвете которой имеется катетер с нагревательным элементом. Этот катетер устанавливается в наружном слое фиброзного кольца межпозвоночного диска, после чего медленно нагревается до 90 градусов по Цельсию. Под действием такого тепла происходит разрушение нервных волокон в межпозвоночном диске, а также укрепление его ткани.
НОВЫЕ МЕТОДЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГРЫЖИ МЕЖПОЗВОНОЧНОГО ДИСКА
В настоящее время последние достижения медицины широко применяются и в нейрохирургии. Это касается использования лазерных технологий и эндоскопического доступа к позвонкам, а также радиочастотное излучение, которое в настоящее время эффективно заменяет скальпель хирурга.
Среди новых методов хирургического лечения грыжи диска можно отметить:
Методы направленные на устранение сдавления ядра межпозвоночного диска:
Радиочастотная термальная аннулопластика
Пункционная лазерная дискэктомия
Перкутанная автоматизированная дискэктомия
Эти методы применяются для устранения грыжи диска:
Эндоскопическая дискэктомия и микродискэктомия
Расширенная интерламинарная микродискэктомия и фасетэктомия
Эти методы используются с целью устранения сдавления нервных корешков:
Гемиламинэктомия,
фасетэктомия,
дискэктомия.
Список литературы
Чудновский Н.А. Блокада и дерецепция шейных дисков в лечении синдромов шейного остеохондроза. − 1988.
Романовская Н.В. и Романовский А.А. Как победить остеохондроз. – 2000.
Романовская Н.В. Лечение боле в спине. − 1999.
Неотложная медицинская помощь. / Под ред. Дж.Э. Тинтиналли, Рл. Кроума, Э. Руиза. Пер. с англ. д.м.н. В.И. Кандрора, д.м.н. М.В. Неверовой, д.м.н. А.В. Сучкова, к.м.н. А.В. Низового, Ю.Л. Амченкова; под ред. д.м.н. В.Т. Ивашкина, д.м.н. П.Г. Брюсова. – М.: Медицина, 2001.
Интенсивная терапия. Реанимация. Первая помощь: Учеб. пособие. / Под ред. В.Д. Малышева. / Учеб. лит. Для слушателей системы последипломного образования.– ISBN 5-225-04560-Х. – М.: Медицина, – 2000. – 464 с.: ил.
Похожие материалы не найдены

Комментарии
Добавить комментарий